Digitalisierung im Gesundheitswesen
Themenschwerpunkt: Stolpersteine und Erfolgsfaktoren für eine gelungene Weiterentwicklung digitaler Angebote (01.10.2021)
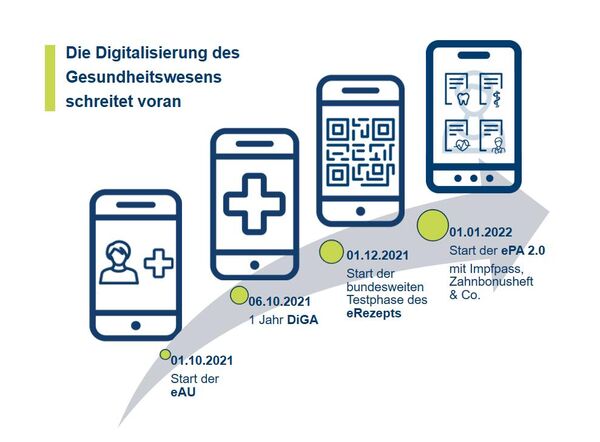
eAU, eRezept und ePA werden den Versorgungs- und Beratungsalltag nach und nach merklich verändern. Wir begleiten diese Entwicklung, setzen uns für eine versichertenorientierte Vorgehensweise ein und geben Impulse für eine erfolgreiche Umsetzung.
Der SBK-Digitalisierungsticker
Wie läuft es eigentlich bei ePA, eAU, DiGA & Co.? Im vierten Quartal 2021 haben wir jeder Woche die aktuellen Zahlen der SBK in unserem Digitalisierungsticker veröffentlicht. Unser Ziel: Transparenz zu schaffen, wie weit die Digitalisierung im Gesundheitswesen wirklich ist - und Denkanstöße zu geben, wie es besser laufen kann.










Ein weiteres Resümee ein Monat nach dem Jahreswechsel
Seit Beendigung unseres SBK-Digitalisierungstickers ist ein Monat vergangen. Was sich seitdem getan hat? Das eRezept ist immer noch in der Testphase, die Version 2.0 der ePA steht wie geplant zum Download zur Verfügung und die Zahl der eAU wächst langsam aber stetig. Wir geben ein Update über die neuesten Zahlen:
(Stand: 28.01.2022)
Unsere aktuellen Veröffentlichungen rund um die Digitalisierung im Gesundheitswesen

Pressemitteilung: Die „ePA für alle“ soll sich von der Dokumentenablage zum digitalen Dreh- und Angelpunkt des Primärversorgungssystems entwickeln. Anlässlich des Jubiläums schaut die SBK auf den Status Quo und wagt den Blick in die Zukunft. (27.04.2026)

Gemeinsame Pressemitteilung: Weiterentwicklung der Gematik (20.01.2026)

Pressemitteilung: Das ist das 10-Punkte-Programm der SBK für ein zukunftsfähiges Gesundheitswesen (14.01.2026)

Pressemitteilung: Der SBK ePA-Puls: Die ePA wird in Arztpraxen zunehmend eingesetzt, und immer mehr Versicherte haben die digitale Akte auf dem Radar. (12.12.2025)

Repräsentative Umfrage zum Primärversorgungssystem zeigt: Für die Akzeptanz braucht es vertrauenswürdige Konzepte und mehr Aufklärung (19.11.2025)

Pressemitteilung: Acht Vorschläge für kurzfristige Entlastung und langfristige Reformen (08.09.2025)

Pressemitteilung: Hybride Versorgungslösungen bieten Vorteile für Patientinnen und Patienten sowie das Gesundheitssystem (04.08.2025)

Pressemitteilung: Krankenkassen-Wettbewerb 2025. (15.07.2025)

Pressemitteilung: Der SBK ePA-Puls: Der Bekanntheitsgrad der elektronischen Patientenakte „ePA für alle“ ist gut. Im Versorgungsalltag ist sie allerdings noch nicht angekommen. (05.06.2025)

Pressemitteilung: Statement von SBK-Vorständin Dr. Gertrud Demmler zum Vorschlag der Koalitionäre, ein Primärarztsystem einzuführen (29.04.2025)

Hintergrund: Am morgigen 29.04. startet der bundesweite Roll-out der „ePA für alle“. Hauptverantwortlich für die Ausgestaltung der Patientenakte ist die gematik. (28.04.2025)

Pressemitteilung zur Bundestagswahl 2025: Eine sinnvolle Datennutzung trägt zur Verbesserung des Gesundheitswesens bei. Doch um diese zu ermöglichen, sind verbesserte Rahmenbedingungen vonnöten. (19.02.2025)

Statement: Dr. Gertrud Demmler, Vorständin der SBK, zur Bundestagswahl 2025 (29.01.2025)

Pressemitteilung: Repräsentative Befragung für die SBK Siemens-Betriebskrankenkasse zu den Erwartungen an die neue Bundesregierung im Bereich Gesundheitspolitik (22.01.2025)

Gemeinsame Pressemitteilung: SBK und BIG direkt gesund setzen auf innovative Therapie- und Aufklärungsplattform zur Förderung von Frauengesundheit (14.01.2025)



