Gezielte Versorgung bei Hauterkrankungen
Hintergrundinformation: SBK zeigt am Beispiel Hauterkrankungen Hintergründe und Erfolgsfaktoren einer gezielten und ressourcenschonenden Versorgung. (31.03.2026)
Viele Menschen warten lange auf einen Termin in einer dermatologischen Praxis. Gesetzlich Versicherte erhalten einen Termin im Durchschnitt nach mehr als einem Monat¹ – in manchen Regionen dauert es auch deutlich länger. Das kann dazu führen, dass Hauterkrankungen verspätet erkannt und Behandlungen zu spät begonnen werden.
Ein strukturierter Behandlungsweg kann hier ansetzen. Er gibt Orientierung über die passende Behandlungsoption und verknüpft digitale und persönliche Versorgungsangebote. So ermöglicht er eine gezieltere und effizientere Nutzung der Kapazitäten in den Hautarztpraxen – orientiert an den individuellen Bedürfnissen der Patientinnen und Patienten.
Warum Ressourcen in der Dermatologie knapper werden
Der Berufsverband der Deutschen Dermatologen BVDD macht in einer aktuellen Publikation darauf aufmerksam, dass der Zugang zur ambulanten dermatologischen Versorgung zunehmend zum Engpass werde2. Grund dafür sei zum einen, dass viele ältere Dermatologinnen und Dermatologen ihre Praxen aufgeben. Zu wenig Nachwuchskräfte sowie veränderte Arbeitsstrukturen erschwerten die Suche nach Nachfolgern. Wie in vielen anderen Berufsgruppen auch, bevorzugen immer mehr Dermatologinnen und Dermatologen flexible Arbeitszeitmodelle. Entsprechend sind die Kapazitäten in den dermatologischen Praxen in den vergangenen Jahren eher gesunken.
Stark gestiegen ist dagegen der Bedarf. Beispielsweise erkranken immer mehr Menschen an Hautkrebs. Die Zahl der Diagnosen von schwarzem Hautkrebs hat sich in den letzten 20 Jahren verdoppelt - von hellem Hautkrebs sogar verdreifacht3. Auch die Nachfrage nach Vorsorgeleistungen ist deutlich gestiegen. Ein wachsender Bedarf trifft also auf ein sinkendes Angebot in der Dermatologie.
Ebenso beobachten wir, dass in der Dermatologie immer häufiger Selbstzahlerleistungen (iGel) angeboten werden. Diese sind häufig rein kosmetisch. Die Dermatologie zählt zu den Top-Fünf-Arztgruppen, die iGel-Leistungen anbieten4. Auch diese Kapazitäten fehlen in der Versorgung.
Klarer Behandlungsweg für eine gezielte und patientenorientierte Versorgung bei Hauterkrankungen
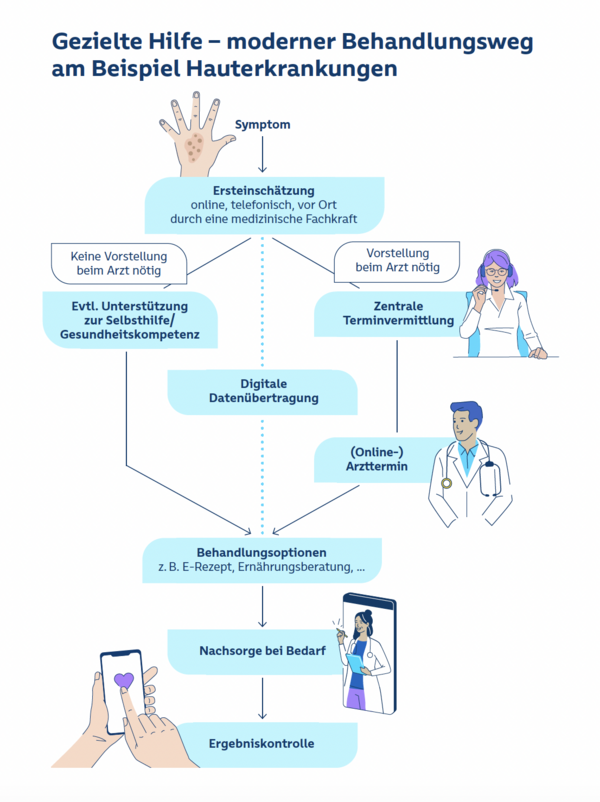
Um Menschen mit Hauterkrankungen gezielter zu unterstützen, braucht es eine bessere Verteilung der Ressourcen. Besonders wichtig ist dabei, dringlichen Anliegen schnelle Hilfe zu ermöglichen, ohne dass weniger akute Fälle ohne Versorgung dastehen. Um dies zu erreichen, gilt es, die notwendige Hilfe gut zu organisieren. Dazu sollten dermatologische Praxen, digitale Tools und je nach Fall weitere Gesundheitsprofessionen zusammenarbeiten. Ein solcher Behandlungsweg muss systemisch verankert und von allen Verantwortlichen gemeinsam gestaltet werden. Die SBK sieht folgende Erfolgsfaktoren für eine gezieltere Unterstützung von Menschen mit Hauterkrankungen.
1) Einfacher Einstieg mit Ersteinschätzung
Wichtig ist, dass Menschen schnell Klarheit haben: Ist eine Hautveränderung ein Fall für die dermatologische Praxis? Wenn ja, ist es dringend und wie bekomme ich einen Termin? Kann vielleicht ein Medikament aus der Apotheke helfen? Um diese und ähnliche Fragen zu beantworten, braucht es eine Ersteinschätzung der Symptome. Diese sollte leicht zu finden und einfach zu nutzen sein. Die Betroffenen haben die Wahl zwischen verschiedenen Kanälen - von App über (Video-)Telefonie bis zur Einschätzung durch eine medizinische Fachkraft. Besonders relevant für das Vertrauen der Menschen in die Ersteinschätzung ist, dass sie auf anerkannten medizinischen Grundlagen beruht und über alle Kanäle und bundesweit einheitliche Ergebnisse liefert. Die Entscheidungskriterien sollten für Ratsuchende transparent sein.
Vorteil einer solchen Ersteinschätzung: Der tatsächliche Therapiebedarf kann schnell und einfach geklärt werden. Der Patient oder die Patientin weiß, wo passende Hilfe zu finden ist. Zudem können entsprechende Tools helfen, mehr Menschen mit Hautproblemen zu erreichen. Eine digitale oder telefonische Ersteinschätzung beispielsweise lässt sich leichter im Alltag zwischen Beruf, Familie und anderen Verpflichtungen integrieren. Zum anderen fällt es vielen Menschen leichter, Beschwerde in intimen Bereichen zunächst online zu schildern.
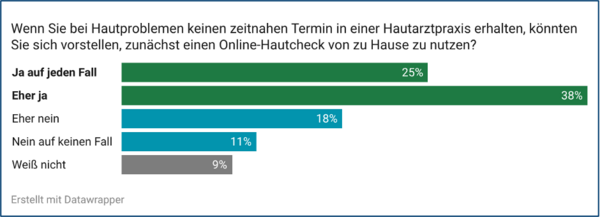
Online-Hautchecks: 63 Prozent würden sie nutzen
Eine aktuelle, repräsentative Befragung des Instituts YouGov im Auftrag der SBK zeigt, viele Menschen stehen dieser Möglichkeit offen gegenüber. 63 Prozent können sich vorstellen, einen Online-Hautcheck zu nutzen, wenn sie nicht zeitnah einen Termin in einer Hautarztpraxis erhalten können. Bereits knapp ein Drittel der Befragten kennt die Möglichkeit, Online-Hautchecks zu nutzen. Von den Befragten, die die Angebote kennen, haben 38 Prozent schon mal einen Online-Hautcheck genutzt.
Die Vorteile eines Online-Hautchecks sehen die Befragten vor allem in der Zeitersparnis (46 Prozent) sowie in einer schnellen Einschätzung der Hautveränderungen (46 Prozent). 39 Prozent schätzen es, schnell Klarheit zu haben, ob ein Besuch in einer Arztpraxis nötig ist. 18 Prozent geben an, online leichter über sensible oder unangenehme Themen sprechen zu können. 20 Prozent der Befragten erkennen keine Vorteile in einem Online-Hautcheck.
Wichtig zu wissen: Ein Online-Hautcheck ersetzt nicht die ambulante dermatologische Versorgung. Vielmehr handelt es sich um einen möglichen Einstieg in die Behandlung. Wenn nötig müssen Patientinnen und Patienten schnell eine weitere Behandlung in einer Praxis finden.
2) Terminvermittlung nach Dringlichkeit organisieren
An die Ersteinschätzung schließt sich eine Terminvermittlung an. Je nach Bedarf erleichtert sie den Zugang in die Haus- oder Facharztpraxis. Zudem stellt sie sicher, dass dringliche Fälle schneller behandelt werden können. Über die Ersteinschätzung sollten Versicherte bei Bedarf direkt eine E-Überweisung mit Vermerk der Dringlichkeit für eine passende Arztpraxis erhalten.
Interessant: Gezielter zur Arztpraxis nach Ersteinschätzung: Diese Idee ist in Europa nicht neu. In Finnland beispielsweise ist das schon lange selbstverständlich5.
3) Zusammenarbeit in der Behandlung fördern
Informationen, die über die Ersteinschätzung abgefragt werden, sollten den Behandelnden direkt zur Verfügung stehen. Das erspart das erneute Abfragen der Symptome im nächsten Behandlungsschritt. Ebenso gilt: Arbeiten mehrere Personen oder Praxen an der Behandlung mit, brauchen auch sie Zugriff auf tagesaktuelle Behandlungsdaten. Organisiert wird dieser Datenzugriff über die ePA. Eine vollständige und aktuelle Dokumentation in der ePA ist die Basis für eine gute Zusammenarbeit – innerhalb des Praxisteams sowie zwischen unterschiedlichen Praxen. Voraussetzung für diese integrierte Zusammenarbeit ist die Zustimmung des Patienten oder der Patientin. Diese muss einfach und einmalig erteilt werden können.
4) Gesundheitskompetenz stärken und nachhaltigen Behandlungserfolg fördern
Auch Patientinnen oder Patienten deren Behandlungsweg nicht über die Arztpraxis führt, sollten bei Bedarf Unterstützung erfahren. Zum Beispiel mit Informationen, wie sie selbst die Heilung unterstützen können oder mit Angeboten, die ihre Gesundheitskompetenz gezielt stärken. Unter anderem die Krankenkassen können hier eine Rolle spielen.
Ein nachhaltiger Behandlungsweg endet nicht mit dem letzten Praxisbesuch. Auch die Nachsorge ist - je nach Bedarf – Teil des Weges. Je nach Fall ist sie auch wichtig, um den Therapieerfolg langfristig zu sichern. Dabei kann geschultes Fachpersonal in der Praxis zum Einsatz kommen. Ebenso können Krankenkassen einen Beitrag leisten. Sie können zum Beispiel eine passende App oder ähnliche Angebote zur Verfügung stellen, die die Gesundheitskompetenz gezielt stärken.
5) Ergebnisse kontrollieren und Qualität verbessern
Gute Versorgung entwickelt sich kontinuierlich weiter. Maßgeblich dafür ist die Rückmeldung der Patientinnen und Patienten. In standardisierten Fragebögen sollte ihre Erfahrung mit der Versorgung sowie die Entwicklung ihres Gesundheitszustands erfragt werden. Diese Informationen – auch PROMs (Patient-Reported Outcomes Measures oder PREMs (Patient-Reported Experience Measures) helfen, die Versorgung zu verbessern.
Methodischer Hinweis zur Befragung: Die Umfrage wurde vom Meinungsforschungsinstitut YouGov im Zeitraum vom 04. bis 06. März 2026 im Auftrag der SBK Siemens-Betriebskrankenkasse durchgeführt. Befragt wurden 2.074 Personen ab 18 Jahren. Die Ergebnisse sind repräsentativ für die Wohnbevölkerung in Deutschland.
Quellen
Download
Grafik:
Das Primärversorgungssystem – einfach besser versorgt
Lange Wartezeiten und Orientierungslosigkeit erschweren vielen Versicherten den Zugang zur passenden medizinischen Versorgung. Ein starkes Primärversorgungssystem ändert das: Es zeigt den Weg, sorgt für klare Abläufe und stellt sicher, dass Versicherte genau die Hilfe erhalten, die sie brauchen – schnell, einfach und zuverlässig. Dabei begleitet die Kasse sie als verlässlicher Partner durch das gesamte System.
So funktioniert es konkret:
Die hier zur Verfügung gestellten Inhalte dürfen, unter Angabe der Quelle SBK Siemens-Betriebskrankenkasse, veröffentlicht werden.

Ich bin Ihre persönliche Ansprechpartnerin und freue mich auf Ihre Presseanfragen.
Tel.:
Mobil:
E-Mail:
Das könnte Sie auch interessieren:

Pressemitteilung: Hybride Versorgungslösungen bieten Vorteile für Patientinnen und Patienten sowie das Gesundheitssystem (04.08.2025)

Repräsentative Umfrage zum Primärversorgungssystem zeigt: Für die Akzeptanz braucht es vertrauenswürdige Konzepte und mehr Aufklärung (19.11.2025)

Pressemitteilung: Das ist das 10-Punkte-Programm der SBK für ein zukunftsfähiges Gesundheitswesen (14.01.2026)